Épidémiologie
La maladie d’Erdheim-Chester (MEC) est une histiocytose multisystémique rare, principalement diagnostiquée chez l’adulte.
- Âge de présentation typique : entre 50 et 70 ans
- Sex-ratio : environ 3 hommes pour 1 femme
- Les cas pédiatriques sont exceptionnels.
Présentation clinique
Les patients peuvent présenter des symptômes variés, souvent non spécifiques :
- Douleurs osseuses (95 % des cas)
- Déficits neurologiques focaux
- Exophtalmie
- Fibrose rétropéritonéale
- Diabète insipide
- Dyspnée (atteinte pulmonaire)
Le retard diagnostic est fréquent, en raison de la présentation clinique hétérogène.
Pathologie
La MEC est une maladie lipogranulomateuse non héréditaire, causée par des mutations activatrices (gain de fonction) somatiques. Elle est désormais considérée comme néoplasique.
Elle appartient au groupe des histiocytoses de type Langerhans selon la classification de la Histiocyte Society (2016), bien qu’elle ne soit pas une histiocytose langerhansienne.
Peut coexister avec :
- Histiocytose à cellules de Langerhans
- Maladie de Rosai-Dorfman
- Réticulohistiocytose
Atteinte ostéo-articulaire
- Sclérose bilatérale symétrique des métaphyses et diaphyses
- Hyperfixation sur scintigraphie osseuse (Tc-MDP)
- Épaississement cortical
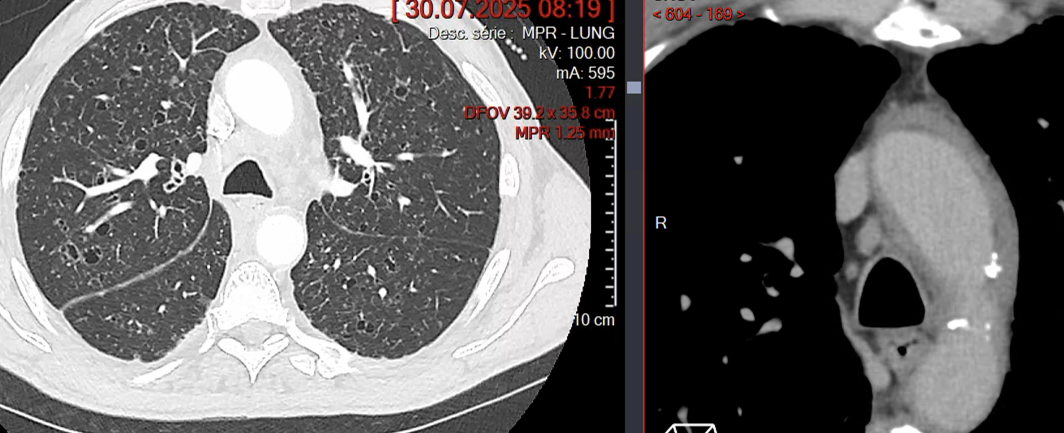
Atteint Pulmonaire
- Aspect similaire à l’histiocytose de Langerhans : kystes, épaississement septal
- Radiographie thoracique : œdème interstitiel, cardiomégalie, épanchements pleuraux non régressifs aux diurétiques
Atteinte Aortique
- “Coated aorta” : épaississement péri-aortique
Atteinte Reins et rétropéritoine
-
Souvent atteints, généralement asymptomatiques
-
Signes caractéristiques :
-
“Hairy kidney” : infiltration symétrique péri-rénale
-
Veine cave inférieure et uretères pelviens épargnés
Atteinte intracrânienne
Présente dans environ 50 % des cas, rarement isolée, souvent en association avec d’autres manifestations systémiques.
Méninges
- Accumulations durales pouvant imiter des méningiomes
- Signal T2 hypointense
- Maladie leptomeningée rare
- Éventuelles spicules T1/T2 hypointenses irradiant depuis la lésion
- Risque d’hématomes sous-duraux spontanés
- Pas d’hyperostose ou de calcifications associées
Parenchyme cérébral
- Atrophie cérébrale généralisée
- Lésions focales :
- Fosse postérieure : pont, cervelet, noyau dentelé
- Hypothalamus
- Rarement : ganglions de la base (putamen)
- Lobes frontaux > pariétaux > occipitaux
- Types :
- Micronodulaires (<3 mm)
- Nodulaires (3-10 mm)
- Tumorales (>10 mm)
- IRM : T2 hyperintense, pas de restriction de diffusion, rehaussement hétérogène, peu ou pas d’œdème
- Imagerie de perfusion : perméabilité augmentée (Ktrans élevé)
- Rehaussement prolongé au gadolinium (persistant plusieurs jours)
Hypophyse et hypothalamus
- Présentation : diabète insipide
- IRM : perte du “bright spot” postérieur, épaississement de la tige pituitaire, lésions micronodulaire
Moelle épinière
- Atteinte rare
- Lésions focales parenchymateuses
- Atteinte durale/extradurale possible, mimant des méningiomes/schwannomes
Vascularite
- Motif segmentaire T2 hypo/iso-intense avec rehaussement homogène
- Prédilection pour la circulation postérieure
Autres localisations
- Peau
- Tissus rétro-orbitaires : œdème du nerf optique, masses rétrobulbaires bilatérales intraconales
- Cœur, péricarde,